Jak technika z pulmonologii może pomóc w regulacji lęku
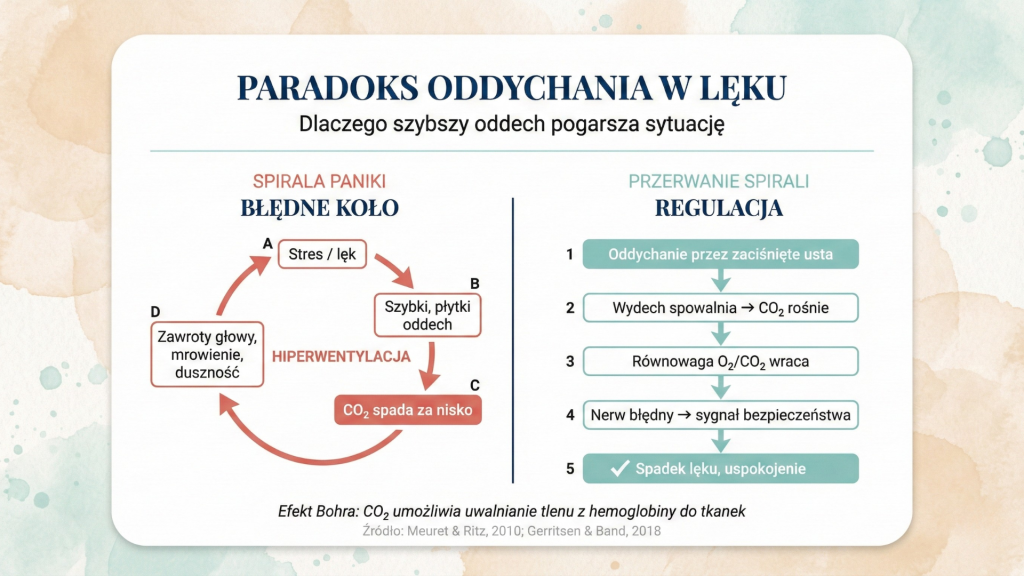
Wielu moich klientów w momentach podwyższonego poziomu lęku doświadcza uczucia spłyconego oddechu i wrażenia, że nie mogą nabrać powietrza. Pojawia się uczucie przyduszania – i naturalną reakcją jest próba oddychania mocniej, intensywniej i szybciej. Ale to nie pomaga. Wręcz przeciwnie: to odczucie nie mija i dodatkowo napędza lęk. Poczucie duszności rośnie, panika się nasila, i tworzy się błędne koło, które samo się nakręca.
I tu pojawia się paradoks, o którym rzadko się mówi. Problem zazwyczaj nie polega na tym, że jest za mało tlenu. Polega na tym, że jest go za dużo – a ściślej: zaburzona jest równowaga między tlenem a dwutlenkiem węgla. Bo żeby tlen mógł być skutecznie wchłaniany przez komórki, potrzebna jest odpowiednia ilość CO₂ we krwi – to tak zwany efekt Bohra. Gdy oddychamy za szybko, „wydmuchujemy” dwutlenek węgla i paradoksalnie – mimo prawidłowej saturacji tlenu – czujemy duszność. To nie jest „w głowie”. To konkretne zaburzenie biochemiczne.
A gdybym ci powiedział, że technika, która od ponad stu lat pomaga pacjentom z chorobami płuc, może pomóc przerwać tę spiralę? Oddychanie przez zaciśnięte usta (pursed-lip breathing) to narzędzie proste jak dmuchanie na gorącą herbatę. I dużo wskazuje na to, że jego potencjał sięga daleko poza pulmonologię.
Hiperwentylacja a syndrom hiperwentylacji: Ważne rozróżnienie
Zanim przejdziemy do techniki, chcę zwrócić uwagę na coś, co w rozmowach o oddychaniu i lęku często umyka. Większość ludzi kojarzy hiperwentylację tylko z dramatycznym epizodem: gwałtowne, widoczne przyspieszenie oddechu podczas napadu paniki. I rzeczywiście – taka ostra hiperwentylacja istnieje. Ale stanowi zaledwie niewielki procent przypadków.
Znacznie częściej mamy do czynienia z czymś subtelniejszym. Dr L.C. Lum, brytyjski lekarz, który w latach 70. i 80. XX wieku prowadził pionierskie badania nad zjawiskiem hiperwentylacji. Przy okazji swoich naukowych poszukiwań odkrył, że to zjawisko ostrej hiperwentylacji jest tylko czubkiem góry lodowej – a co jest „ukrytą częścią góry”? Utajony i trwały stan, który nazwał chronicznym syndromem hiperwentylacji (chronic hyperventilation syndrome) – stan, w którym zaburzenie równowagi O₂/CO₂ jest permanentne, podprogowe, niemal niewidoczne z zewnątrz. Osoba oddycha odrobinę za szybko lub za płytko – nie na tyle, żeby to stało się incydentem ostrej hiperwentylacji, ale wystarczająco, żeby poziom CO₂ we krwi utrzymywał się chronicznie za nisko[^1].
Dr Leslie Korn, specjalistka medycyny behawioralnej i Clinical Fellow Harvard Medical School, podkreśla to rozróżnienie w swojej pracy z traumą i PTSD, ponieważ chroniczny syndrom hiperwentylacji może przyczyniać się do utrzymywania i zakotwiczania lęku w ciele. Ponadto objawy chronicznego syndromu hiperwentylacji bywają zaskakujące: bóle głowy, napięcie w szyi i szczęce, skurcze mięśni, uczucie „mgły umysłowej” – i paradoksalnie poczucie, że nie można nabrać powietrza. Wiele osób z tymi objawami trafia do lekarzy i przechodzi liczne badania, zanim ktokolwiek pomyśli o oddychaniu.
Prosty test samoobserwacyjny
Jest prosty sposób, żeby orientacyjnie sprawdzić, czy twoje oddychanie może być chronicznie zaburzone. To nie jest diagnoza kliniczna – to narzędzie samoobserwacji, punkt wyjścia.
Usiądź wygodnie i oddychaj normalnie przez minutę. Po zwykłym, spokojnym wydechu – nie po głębokim wdechu – delikatnie zamknij usta i zatykaj nos. Nie nabieraj wcześniej dodatkowego powietrza. Po prostu przestań oddychać po normalnym wydechu i mierz czas.
Zdrowa tolerancja CO₂ pozwala na komfortowy bezdech przez co najmniej 25 sekund – bez walki, bez wysiłku, bez narastającego dyskomfortu. Jeśli po kilku lub kilkunastu sekundach pojawia się silna potrzeba wdechu, uczucie duszności lub skurcz przepony – to sygnał, że twoja tolerancja na CO₂ może być obniżona. A obniżona tolerancja na CO₂ to jeden z markerów chronicznego zaburzenia wzorca oddechowego[^2].
Jeśli twój wynik jest poniżej 25 sekund, nie panikuj – to nie diagnoza choroby. To informacja o tym, że twój układ oddechowy mógł się „przestawić” na wzorzec spłyconego i zaburzonego oddechu. Jak to zmienić, jednym z tych narzędzie jest oddychanie przez zaciśnięte usta.

Czym jest oddychanie przez zaciśnięte usta?
Technika jest dokładnie tym, co sugeruje nazwa: wdychasz powietrze przez nos, a wydychasz powoli przez lekko zaciśnięte usta – jak podczas gwizdania albo picia przez słomkę. Stosunek czasowy to zazwyczaj 1:2 – dwa takty wdechu, cztery takty wydechu.
Historia tej techniki sięga początku XX wieku. Klinicyści zauważyli, że pacjenci z rozedmą płuc spontanicznie oddychają przez zaciśnięte usta – szczególnie podczas wysiłku. To nie był świadomy wybór, ale instynktowny mechanizm obronny organizmu. Od tego czasu technika jest rutynowo nauczana w programach rehabilitacji płuc na całym świecie[^2].
Ale mnie interesuje coś innego: co ta technika może zrobić dla osób, które nie mają żadnych problemów z płucami – ale zmagają się z lękiem.
Trzy filary działania: Od płuc do emocji
Oddychanie przez zaciśnięte usta to nie jest „relaksacja przez myślenie pozytywne”. To konkretna interwencja fizjologiczna, która działa na trzech poziomach jednocześnie.
Filar 1: Mechanika płuc – delikatny opór, który zmienia wszystko
Wyobraź sobie, że próbujesz wydmuchać powietrze przez wąską słomkę. Czujesz opór, prawda? Ten opór to klucz.
Gdy wydychasz przez zaciśnięte usta, tworzysz niewielkie dodatnie ciśnienie wewnątrz dróg oddechowych – tak zwane przeciwciśnienie (back-pressure). To ciśnienie działa jak rozpórka, utrzymując drogi oddechowe otwarte dłużej podczas wydechu. Badania potwierdzają, że technika zmniejsza częstość oddechów, zwiększa objętość oddechową i poprawia saturację tlenu[^2].
Jest tu coś ważnego dla osób bez problemów płucnych: oddychanie przez zaciśnięte usta zmniejsza pracę oddechową. Organizm przestaje używać „zapasowych” mięśni oddechowych – szyi, barków, górnej klatki piersiowej – które są mniej efektywne i szybko się męczą. Mniejszy wysiłek oddechowy to mniej stresu dla organizmu. I tu zaczyna się most między płucami a układem nerwowym.
Filar 2: Równowaga biochemiczna – przerwanie spirali paniki
Ten filar jest szczególnie istotny w kontekście lęku i tego paradoksu, o którym mówiłem na początku. Gdy jesteś zestresowany, ciało automatycznie przyspiesza oddech. Szybki, płytki oddech prowadzi do hiperwentylacji – wydychasz zbyt dużo dwutlenku węgla. A CO₂ to nie tylko „odpad”. To kluczowy regulator pH krwi, pobudliwości układu nerwowego i – co zaskakujące – uwalniania tlenu z hemoglobiny do tkanek (efekt Bohra)[^3].
Gdy CO₂ spada zbyt nisko, krew staje się zbyt zasadowa, hemoglobina „za mocno trzyma” tlen, naczynia krwionośne w mózgu się zwężają. Efekt? Zawroty głowy, mrowienie, mgła umysłowa – i paradoksalne uczucie duszności mimo prawidłowej saturacji tlenu. Mózg interpretuje te objawy jako potwierdzenie zagrożenia, co napędza spiralę.
Oddychanie przez zaciśnięte usta przerywa tę spiralę. Spowalnia oddech z 20-30 oddechów na minutę (w panice) do 5-6 na minutę. Wydłuża wydech, co poprawia wymianę gazową. A delikatny opór w zaciśniętych ustach spowalnia przepływ powietrza, pozwalając CO₂ na częściowe zatrzymanie w drogach oddechowych – podobnie do klasycznego oddychania do papierowej torby, ale bez torby, dyskretnie i bezpiecznie.
Filar 3: Neurobiologia – sygnał bezpieczeństwa dla mózgu
Twój mózg nieustannie monitoruje, co dzieje się w ciele. Szybki, płytki oddech to sygnał: „coś jest nie tak.” Wolny oddech z wydłużonym wydechem to sygnał: „jest bezpiecznie.”
To nie jest metafora. Podczas wydłużonego wydechu aktywowane są baroreceptory w naczyniach krwionośnych i mechanoreceptory w płucach, które wysyłają sygnały przez nerw błędny (nervus vagus) do pnia mózgu. Rezultat? Zwolnienie tętna, obniżenie ciśnienia, rozluźnienie mięśni, spadek aktywności ciała migdałowatego – centrum lęku w mózgu[^4].
Zmienność rytmu serca (HRV) to obiektywny wskaźnik tego procesu. Badania pokazują, że już po jednej sesji wolnego oddychania z wydłużonym wydechem następuje istotny wzrost aktywności przywspółczulnej i spadek lęku stanowego.
W kontekście oddychania przez zaciśnięte usta to oznacza: technika nie tylko naprawia mechanikę oddychania i równowagę biochemiczną, ale jednocześnie wysyła do mózgu fizjologiczny sygnał bezpieczeństwa.
Co mówią badania: Między pewnością a ekstrapolacją
Okej, porozmawiajmy uczciwie o tym, co wiemy, a czego nie.
Mamy dwa dobrze udowodnione fakty. Po pierwsze: oddychanie przez zaciśnięte usta to technika wolnego oddychania z wydłużonym wydechem (stosunek wdech:wydech około 1:2). Po drugie: wolne oddychanie z wydłużonym wydechem skutecznie zwiększa HRV i napięcie nerwu błędnego, zmniejsza lęk stanowy i aktywuje układ przywspółczulny – to potwierdzają liczne badania[^4][^5].
Logiczny wniosek? Oddychanie przez zaciśnięte usta, jako implementacja dokładnie tych samych zasad, powinno wywoływać te same efekty neurobiologiczne. StatPearls (2025) wprost stwierdza, że ta technika jest „doskonałym narzędziem relaksacyjnym, pomagającym pacjentom radzić sobie z lękiem”[^2].
Uczciwie jednak: nie mamy jeszcze bezpośrednich badań randomizowanych typu „oddychanie przez zaciśnięte usta versus placebo w zaburzeniach lękowych u osób zdrowych płucnie”. To luka, którą warto wypełnić.
Ale brak ostatecznego dowodu to nie powód, żeby nie próbować – szczególnie gdy mechanizm jest logiczny, technika bezpieczna i darmowa, a obserwacje kliniczne obiecujące.
Nie ma jednej techniki dla wszystkich
Każdy układ nerwowy ma swoją historię, swoje zasoby i możliwości. To co obserwuję po kilkunastu latach pracy w gabinecie: ta sama technika, zastosowana u dwóch różnych osób, może dać zupełnie różne efekty. Dlatego nigdy nie zakładam z góry, co zadziała. Widziałem też sytuacje, w których techniki regulacyjne – nawet te dobrze przebadane – nie działały. Albo co gorsza: działały odwrotnie niż oczekiwano.
Przypominam sobie klienta, z którym pracowałem nad techniką ugruntowania (grounding). To technika, która w większości przypadków skutecznie obniża pobudzenie i lęk – kierujesz uwagę na kontakt stóp z podłogą, na ciężar ciała, na „tu i teraz”. W literaturze jest dobrze opisana jako narzędzie regulacji emocjonalnej. A u tego konkretnego klienta zadziałała odwrotnie – podbiła jego lęk zamiast go obniżyć. Skupienie na odczuciach w ciele, zamiast go uspokoić, uruchomiło dodatkowe pobudzenie.
Dlaczego? Bo reakcja na technikę regulacyjną jest wysoce indywidualna. Zależy od historii ciała, od wzorców przywiązania, od tego, jak układ nerwowy danej osoby nauczył się reagować na próby regulacji. Badanie Balban i współpracowników z 2023 roku – to samo badanie ze Stanford, które wykazało skuteczność technik oddechowych – odnotowało, że część uczestników zgłosiła negatywne doświadczenia podczas ćwiczeń oddechowych[^5].
Dlatego w gabinecie proponuję pacjentom różne techniki i obserwuję, jak dana technika na daną osobę działa. Nie ma znaczenia, jak działa na innych. Ma znaczenie, jak działa na ciebie. To jest rozstrzygające.
Realistyczne oczekiwania wobec oddychania przez zaciśnięte usta: u większości osób widzę umiarkowaną do znacznej poprawy w zakresie subiektywnego odczucia lęku i napięcia. Efekt często pojawia się już po pierwszej praktycznej sesji, ale trwała zmiana wymaga 1-2 tygodni codziennej praktyki. To narzędzie wspomagające, nie zastępujące terapii w poważnych zaburzeniach. I u części osób może po prostu nie być najlepszym narzędziem – co jest zupełnie w porządku.
Jak przetestować na sobie: Praktyczny protokół
Technika krok po kroku
Usiądź wygodnie z wyprostowanymi plecami, stopy płasko na podłodze. Zanim zaczniesz, opuść barki, rozluźnij szczękę, puść język od podniebienia.
Krok 1: Zamknij usta. Wdychaj powoli i delikatnie przez nos. Licz w myślach: „wdech – jeden, dwa.” Nie nabieraj powietrza gwałtownie.
Krok 2: Ułóż usta jak do gwizdania – albo jak do delikatnego dmuchnięcia na gorącą herbatę.
Krok 3: Wydychaj powoli i równomiernie przez zaciśnięte usta. Licz: „wydech – jeden, dwa, trzy, cztery.” Poczujesz delikatny opór – to normalne i pożądane. Nie „wypychaj” powietrza siłą.
Krok 4: Powtarzaj przez 2-5 minut. Jeśli zgubisz rytm, po prostu zatrzymaj się, rozluźnij barki i zacznij od nowa.

Trzy scenariusze zastosowania
W ostrym lęku lub nadchodzącej panice: Usiądź lub oprzyj się o ścianę. Nazwij to, co się dzieje: „To hiperwentylacja, oddycham za szybko.” Zacznij oddychanie przez zaciśnięte usta i skup się na wydechu – to najważniejsza część. Kontynuuj minimum 3-5 minut – tyle czasu potrzeba na normalizację CO₂.
Jako codzienna praktyka: 5 minut rano po przebudzeniu (zanim sięgniesz po telefon) i 5 minut wieczorem przed snem. To ustala bazowy poziom CO₂ i trenuje układ nerwowy do wolniejszego oddychania jako domyślnego wzorca.
Przed stresującym wydarzeniem: 5 minut przed spotkaniem, wystąpieniem, trudną rozmową. To tworzy fizjologiczny „bufor” – wchodzisz w stresującą sytuację z niższym poziomem pobudzenia.
Jak sprawdzić, czy technika działa na ciebie
Przez pierwsze 2 dni po prostu obserwuj. Oceń swój poziom lęku i napięcia w skali 0-10 i zapisz – to twój punkt wyjścia. Przez kolejne 2-3 tygodnie praktykuj 2 razy dziennie po 5 minut, notując poziom lęku przed i po każdej sesji.
Po trzech tygodniach porównaj wyniki. Jeśli poziom lęku spada o 2-3 punkty po praktyce – technika działa. Jeśli zauważasz jakąkolwiek poprawę w sytuacjach stresowych – warto kontynuować. A jeśli po trzech tygodniach brak efektu? Technika może nie być dla ciebie i warto poszukać innego narzędzia – z pomocą terapeuty lub samodzielnie.
Oddychaj wolniej, obserwuj uważniej
Oddychanie przez zaciśnięte usta to most między mechaniką płuc, równowagą biochemiczną a regulacją emocji. Most oparty na trzech filarach fizjologii, wspierany obserwacją kliniczną, czekający na twój własny eksperyment.
Nie wymaga sprzętu, nie kosztuje, nie ma efektów ubocznych. Wymaga tylko jednego: żebyś sprawdził, jak twoje ciało reaguje. Bo to twoja odpowiedź jest rozstrzygająca – nie moja i nie wyniki badań na grupie. Sprawdź na sobie. Oddychaj wolniej. Wydychaj dłużej. I obserwuj, co się stanie.
Ważne zastrzeżenie
Ten artykuł ma charakter edukacyjny i nie zastępuje konsultacji ze specjalistą. Opisane techniki oddechowe są bezpieczne dla większości osób, ale jeśli doświadczasz napadów paniki, przewlekłego lęku lub innych trudności emocjonalnych – wtedy należy pracować ze specjalistą, który dobierze narzędzia do twojej indywidualnej sytuacji. Jeśli masz zdiagnozowane choroby układu oddechowego (POChP, astma), przed rozpoczęciem nowych ćwiczeń oddechowych skonsultuj się z lekarzem. Przedstawione wyniki badań dotyczą grup – twoja indywidualna reakcja może być inna. Testuj, obserwuj, nie zakładaj z góry.
Przypisy i literatura
[^1]: Lum, L. C. (1987). Hyperventilation syndromes in medicine and psychiatry: a review. Journal of the Royal Society of Medicine, 80(4), 229–231. DOI: 10.1177/014107688708000413. PMID: 3295237; PMCID: PMC1290766
[^2]: Nguyen, J. D., Duong, H. (2025). Pursed-lip Breathing. StatPearls. Treasure Island (FL): StatPearls Publishing. PMID: 31424301; Bookshelf ID: NBK545289
[^3]: Meuret, A. E., Ritz, T. (2010). Hyperventilation in panic disorder and asthma: Empirical evidence and clinical strategies. International Journal of Psychophysiology, 78(1), 68–79. DOI: 10.1016/j.ijpsycho.2010.06.006. PMID: 20561963; PMCID: PMC2937087
[^4]: Gerritsen, R. J. S., Band, G. P. H. (2018). Breath of Life: The Respiratory Vagal Stimulation Model of Contemplative Activity. Frontiers in Human Neuroscience, 12, 397. DOI: 10.3389/fnhum.2018.00397. PMID: 30356789; PMCID: PMC6189422
[^5]: Balban, M. Y., Neri, E., Kogon, M. M., et al. (2023). Brief structured respiration practices enhance mood and reduce physiological arousal. Cell Reports Medicine, 4(1), 100895. DOI: 10.1016/j.xcrm.2022.100895. PMID: 36630953; PMCID: PMC9873947
[^6]: Meuret, A. E., Rosenfield, D., Seidel, A., Bhaskara, L., Hofmann, S. G. (2010). Respiratory and cognitive mediators of treatment change in panic disorder: Evidence for intervention specificity. Journal of Consulting and Clinical Psychology, 78(5), 691–704. DOI: 10.1037/a0019552. PMID: 20873904; PMCID: PMC3057489
[^7]: Nestor, J. (2021). Oddech. Naukowe poszukiwania utraconej sztuki. Tłum. D. Rossowski. Łódź: Wydawnictwo Galaktyka. (Oryginał: Breath: The New Science of a Lost Art, 2020, Riverhead Books)




